Τις παθογένειες του ΕΣΥ σκιαγραφεί το «Προφίλ Υγείας» της Ελλάδας που ανακοίνωσε η Ευρωπαϊκή Επιτροπή. Στη συνοπτική επισκόπηση της υγείας και των συστημάτων υγείας στην Ε.Ε. καταγράφεται η πτώση των δημόσιων δαπανών, η αύξηση των ιδιωτικών δαπανών, οι δυσκολίες στην πρόσβαση, η έλλειψη δεικτών και στοιχέιων καταγραφής κ.ά..
Δαπάνες Υγείας
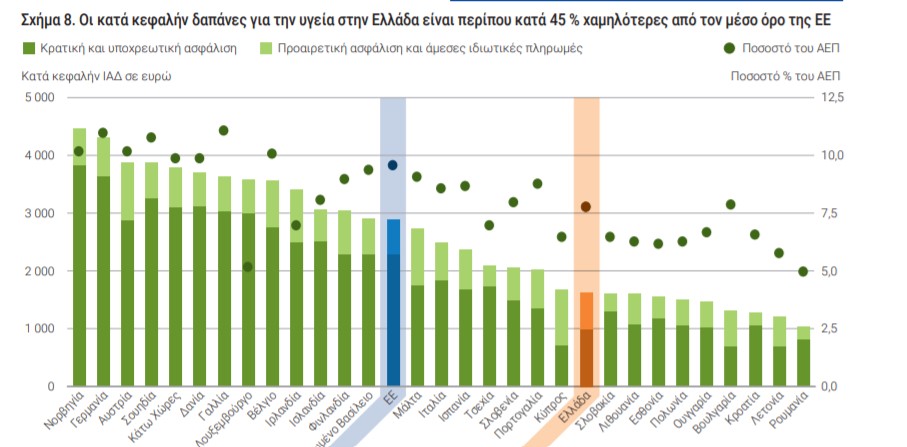
Ραγδαία πτώση καταγράφηκε στις δαπάνες υγείας κατά τη διάρκεια της οικονομικής κρίσης. Μέχρι πριν δυο χρόνια η Ελλάδα διέθεσε 8 % του ΑΕΠ στην υγεία, που αναλογούσε 1 623 ΕΥΡΩ ανά άτομο (προσαρμοσμένο ανάλογα με τις διαφορές στην αγοραστική δύναμη) — αρκετά κάτω από τον μέσο όρο της ΕΕ (2 884 ευρώ). Μετά το αποκορύφωμα του 2008 με την αναλογία να είναι 2 267 ΕΥΡΩ ανά άτομο, οι δαπάνες υγείας συρρικνώθηκαν σχεδόν κατά ένα τρίτο στη διάρκεια των επόμενων πέντε ετών.
Καθοριστικοί παράγοντες θεωρούνται η πολιτική συγκράτησης των δημόσιων δαπανών για την υγεία, λόγω του προγράμματος οικονομικής προσαρμογής, αλλά και η σημαντική μείωση των άμεσων ιδιωτικών δαπανών,.
Ωστόσο, η σπατάλη δαπανών για φάρμακα μειώθηκε κατά ένα τρίτο, επιτυγχάνοντας εξοικονόμηση άνω των 2 δισ. ΕΥΡΩ στον τομέα αυτόν κατά την περίοδο από το 2011 έως το 2014.
Εκτιμάται ότι το 2017 οι δημόσιες δαπάνες για την υγεία ξεπέρασαν ελάχιστα το 5 % του ΑΕΠ. Όπως τονίζεται η πραγματική αξία της δημόσιας παροχής είναι υψηλότερη απ’ αυτήν που αποτυπώνεται στα επίσημα αριθμητικά στοιχεία, που αναλογεί σε επιπλέον 1 % του ΑΕΠ σε δημόσιες δαπάνες υγείας. Το γεγονός αποδίδεται στον μηχανισμό αυτόματης επιστροφής (clawback), ο οποίος εφαρμόζεται σε μεγάλο μέρος του προϋπολογισμού του ΕΟΠΥΥ.
Ιδιωτικές δαπάνες
Μείζονος σημασίας είναι ότι πολύ μεγάλο ποσοστό των δαπανών για την Υγεία δεν είναι δημόσιες αλλά ιδιωτικές καθώς οι πολίτες πληρώνουν από την τσέπη τους υπηρεσίες. Υπολογίζεται ότι μόνο το 61 % των δαπανών για την υγειονομική περίθαλψη προέρχεται από δημόσιες πηγές ενώ το 35 % χρηματοδοτείται απευθείας από τα νοικοκυριά των Ελλήνων, κατέχοντας το τέταρτο μεγαλύτερο ποσοστό στην Ε.Ε..
Ενδιαφέρον είναι ότι το ποσοστό αυτό κυμάνθηκε ανάμεσα στο 28 % το 2010, που ήταν το χαμηλότερο σημείο, έως το 37 % το 2014, που ήταν το υψηλότερο σημείο. Τα υψηλά επίπεδα οφείλονται κυρίως στις συμμετοχές των ασφαλισμένων για τα φάρμακα και στις άμεσες πληρωμές για υπηρεσίες που δεν περιλαμβάνονται στη δέσμη παροχών, επισκέψεις σε ειδικούς ιατρούς, νοσηλευτική περίθαλψη, καθώς και οδοντιατρική περίθαλψη .
Ακόμη, εντοπίζονται άτυπες πληρωμές, που εκτιμώνται σε περισσότερο από το ένα τέταρτο των άμεσων ιδιωτικών πληρωμών, γεγονός που εγείρει σοβαρές ανησυχίες όσον αφορά την ισότητα και τα εμπόδια πρόσβασης στις υπηρεσίες υγειονομικής περίθαλψης (WHO, Regional Office for Europe, 2018).
Προσβασιμότητα
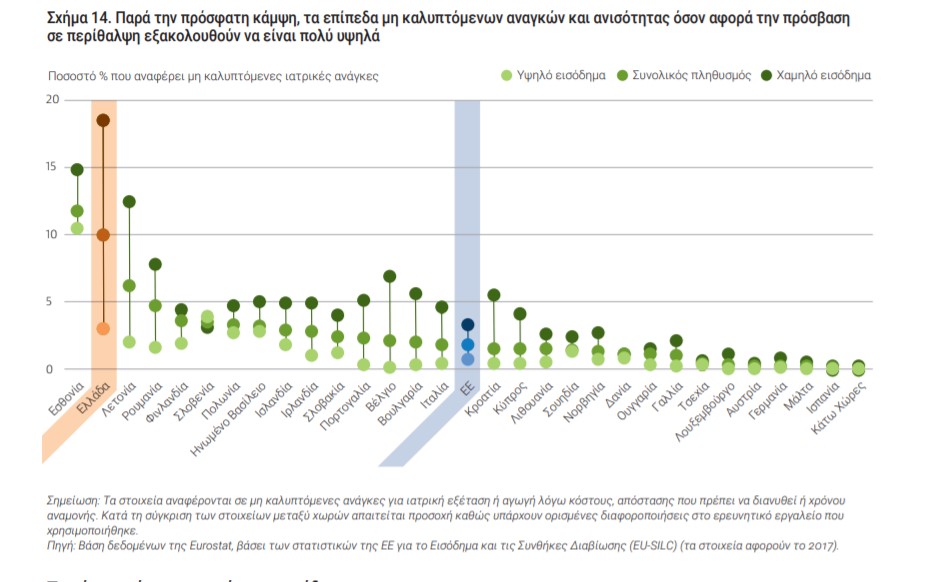
Έως και πριν δυο χρόνια στην Ελλάδα εντοπιζόταν το δεύτερο υψηλότερο επίπεδο αυτοναναφερόμενων μη καλυπτόμενων αναγκών ιατρικής περίθαλψης στην ΕΕ (μετά την Εσθονία).
Ενδεικτικό είναι ότι ένα στα δέκα νοικοκυριά ανέφερε ότι δεν είχε δυνατότητα πρόσβασης σε υπηρεσίες υγείας όταν τις χρειαζόταν.
Σχεδόν ένα στα πέντε νοικοκυριά με χαμηλό εισόδημα ισχυρίστηκε ότι δεν καλύπτονται οι ανάγκες, αλλά μόλις από το 3 % των πλουσιότερων νοικοκυριών, γεγονός που αποκαλύπτει το μεγαλύτερο χάσμα όσον αφορά την εισοδηματική ανισότητα στην Ευρώπη.
Σημειωτέον είναι ότι το 2017 αποτέλεσε το πρώτο έτος κατά το οποίο το συνολικό επίπεδο μη καλυπτόμενων αναγκών μειώθηκε, ύστερα από συνεχή αύξηση για έξι συναπτά έτη.
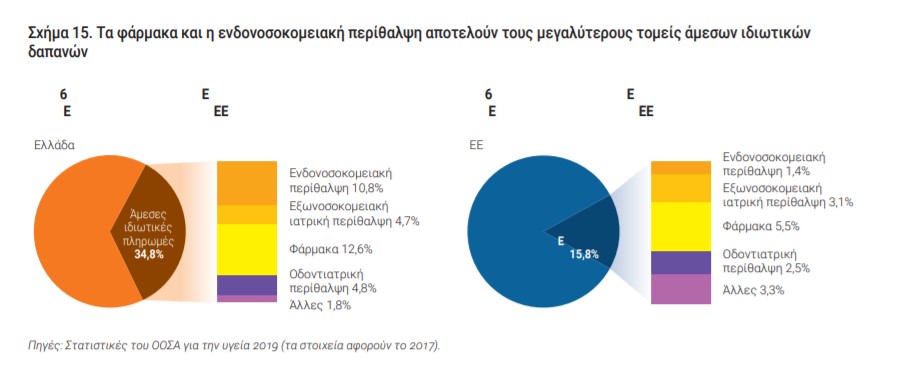
Αναλυτικότερα, από το 10 % των νοικοκυριών με μη καλυπτόμενες ανάγκες, τέσσερα στα πέντε αναφέρουν το κόστος ως το κυριότερο εμπόδιο στην πρόσβαση στην περίθαλψη. Η χώρα μας κατέχει υψηλά ποσοστά άμεσων ιδιωτικών πληρωμών, που ανέρχονται στο 35 % των δαπανών υγείας ποσοστό διπλάσιο από τον μέσο όρο της Ε.Ε..
Στις πληρωμές για φάρμακα αποδίδεται το μεγαλύτερο μερίδιο των δαπανών σε άμεσες ιδιωτικές πληρωμές (13 %), ενώ εκτιμάται ότι το 11% απορροφάται ενδονοσοκομειακές υπηρεσίες.
Έλλειψη δεδομένων
Στην έρευνα αποτυπώνεται η έλλειψη συστημάτων παρακολούθησης της ασφάλειας των ασθενών και της ποιότητας της περίθαλψης. Στη χώρα μας δεν υφίστανται διεθνώς συγκρίσιμα δεδομένα για βασικούς δείκτες ποιότητας της υγειονομικής περίθαλψης, όπως αποτρέψιμες νοσηλείες, καθώς και θνησιμότητα έπειτα από εισαγωγή στο νοσοκομείο για ορισμένες παθήσεις.
Ωστόσο, προοπτική βελτίωσης υπάρχει αφού η πρωτοβάθμια φροντίδα ενισχύεται, οπότε και αναμένεται ότι η αποτελεσματικότητα των υπηρεσιών υγειονομικής περίθαλψης στον τομέα αυτόν θα βελτιωθεί σταδιακά, εφόσον η υλοποίηση είναι επιτυχής και ενισχυθούν με ανάλογη οικονομική στήριξη.
Μεταρρυθμίσεις
Ωστόσο, μεταρρυθμίσεις έχουν ολοκληρωθεί λόγω της οικονομικής στήριξης από τα Ευρωπαϊκά Διαρθρωτικά και Επενδυτικά Ταμεία (ΕΔΕΤ) και το Ευρωπαϊκό Ταμείο Περιφερειακής Ανάπτυξης (ΕΤΠΑ). Στο πλαίσιο χρηματοδότησης για την περίοδο 2014–2020, υπολογίζεται ότι διατέθηκαν 545 εκατομμύρια ευρώ.
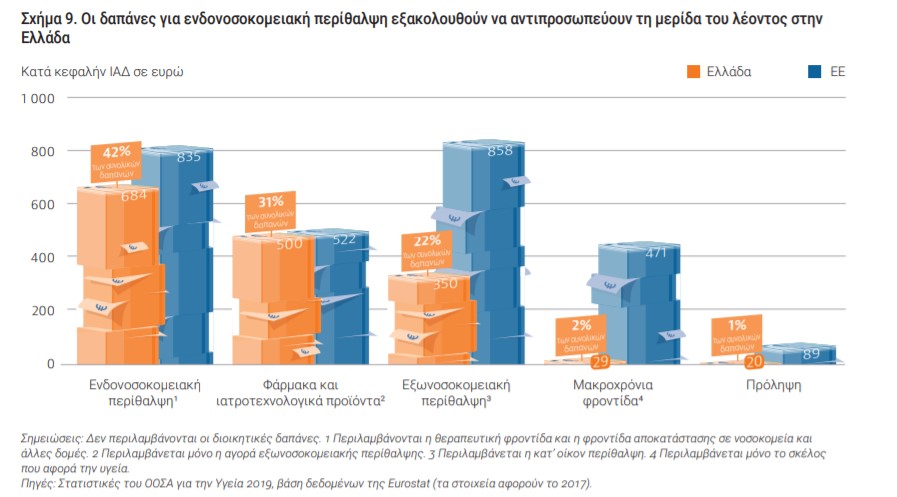
Εξ αυτών, τα μισά δαπανήθηκαν για την ανάπτυξη της πρωτοβάθμιας φροντίδας (ΠΟΥ, Περιφερειακό γραφείο για την Ευρώπη, 2019α). Το μεγαλύτερο μέρος των δαπανών (42 %) διατέθηκε για ενδονοσοκομειακή περίθαλψη, ενώ ακολουθούν τα φάρμακα (31 %) και η εξωνοσοκομειακή περίθαλψη (22 %) .
Αξίζει όμως να σημειωθεί ότι σχεδόν το 50% των δαπανών για φάρμακα και υπηρεσίες εξωνοσοκομειακής περίθαλψης και το ένα τέταρτο των δαπανών για ενδονοσοκομειακή περίθαλψη προέρχονται από άμεσες ιδιωτικές πληρωμές.
Ιδιαίτερης μνείας χρήζει και το γεγονός ότι η Ελλάδα δαπανά συγκριτικά ελάχιστους πόρους για προληπτική φροντίδα, μόλις 20 ΕΥΡΩ ανά άτομο (έναντι 89 ΕΥΡΩ που είναι ο μέσος όρος της ΕΕ) ή 1,3 % των δαπανών υγείας. Ως εκ τούτου, καταλαμβάνει τις τελευταίες θέσεις στη Ε.Ε. μαζί με την Κύπρο και τη Σλοβακία, μεταξύ των τελευταίων τριών κρατών μελών.
Αιτίες θνησιμότητας
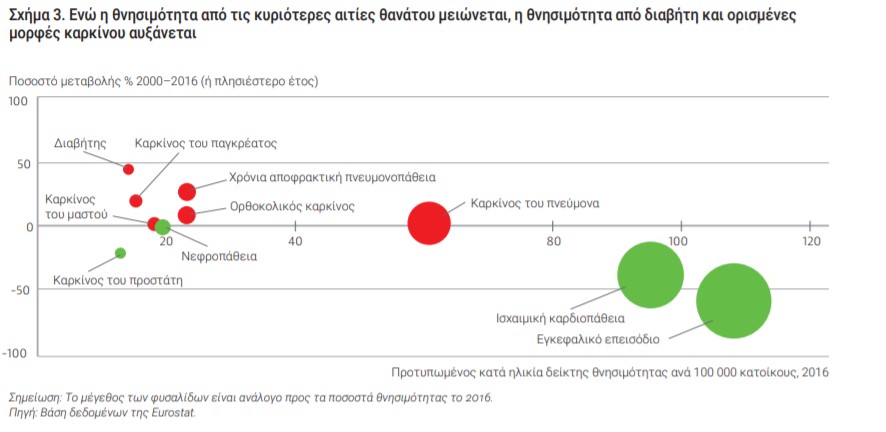
Η Ελλάδα εξακολουθεί να υπερβαίνει τον μέσο όρο του προσδόκιμου ζωής της ΕΕ, αλλά αυτός αυξάνεται με πιο αργό ρυθμό σε σύγκριση με πολλές άλλες χώρες της ΕΕ (81,4 έτη). Βελτίωση σημειώθηκε σε ότι αφορά τα ποσοστά θνησιμότητας από εγκεφαλικό επεισόδιο και ισχαιμική καρδιοπάθεια, αλλά συνεχίζουν να αποτελούν τις κύριες αιτίες θανάτου.
Ο καρκίνος του πνεύμονα αποτελεί τη συχνότερη αιτία θανάτου μεταξύ των μορφών καρκίνου, καταλαμβάνοντας η Ελλάδα έκτη υψηλότερη θέση στην Ε.Ε. (2016). Επίσης, ο καρκίνος παραμένει αυξητικός παράγοντας θανάτου, ενώ το ίδιο φαινόμενο παρατηρείται από ασθένειες όπως είναι ο διαβήτης και οι χρόνιες παθήσεις του αναπνευστικού συστήματος, ιδιαίτερα τις τελευταίες δύο δεκαετίες. Σημειώνεται ότι τα επίπεδα παραμένουν κάτω από τον μέσο όρο της ΕΕ, αυτή η αύξηση μπορεί να αποτελεί ένδειξη αδυναμιών στην περίθαλψη όσον αφορά τις χρόνιες παθήσεις.
Αξιοσημείωτη είναι η επιδείνωση της ψυχικής υγείας, όπως καταδεικνύεται από ποσοστά αυτοκτονιών και επίπεδα σοβαρής κατάθλιψης, που έχει επιδεινωθεί.

Δεν υπάρχουν σχόλια:
Δημοσίευση σχολίου