Βασιλική Αγγουρίδη - News4Health.gr
Προτάσεις για τις αναγκαίες αλλαγές που πρέπει να πραγματοποιηθούν για τη δημιουργία ενός σύγχρονου και αποτελεσματικού ΕΣΥ διατυπώνει η Έκθεση της διαΝΕΟσις.
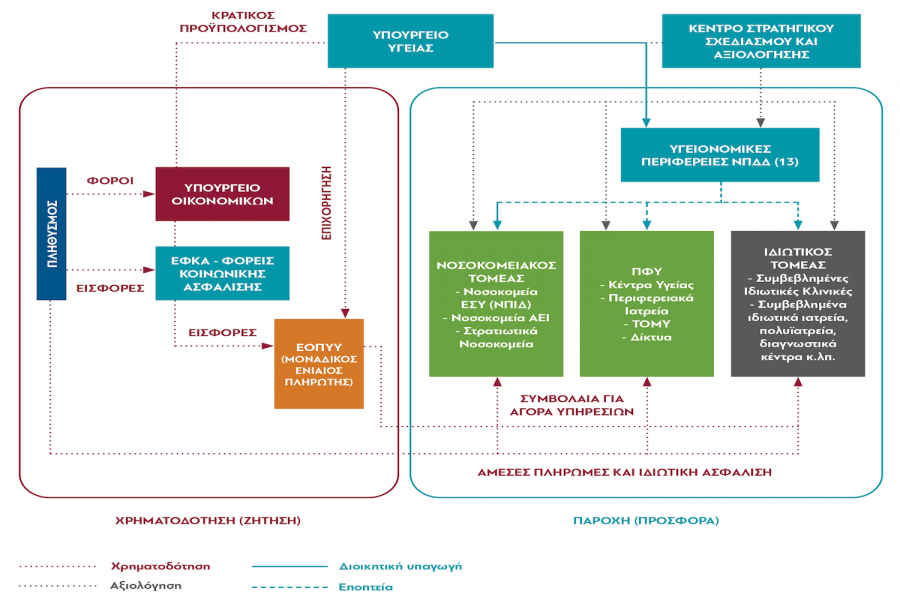
Ένα νέο ΕΣΥ που βασίζεται στη διάκριση της προσφοράς από τη ζήτηση, στον ελεγχόμενο ανταγωνισμό, στην προοπτική χρηματοδότηση, καθώς και στην εφαρμογή κινήτρων και μηχανισμού τιμών προτείνεται στην Έκθεση της διαΝΕΟσις, που συνέταξαν 7 πανεπιστημιακοί.
Η Έκθεση της διαΝΕΟσις «Το Νέο ΕΣΥ: Η Ανασυγκρότηση του Εθνικού Συστήματος Υγείας» επιχειρεί να διατυπώσει μια ολοκληρωμένη και τεκμηριωμένη πρόταση για τις αναγκαίες αλλαγές που πρέπει να πραγματοποιηθούν για τη δημιουργία ενός σύγχρονου και αποκεντρωμένου δημόσιου συστήματος υγείας, με βάση τα κριτήρια της κοινωνικής ισότητας, της κλινικής αποτελεσματικότητας και της οικονομικής αποδοτικότητας. Μάλιστα, σύμφωνα με την ομάδα των ερευνητών, «η διαδικασία της προτεινόμενης ανασυγκρότησης του Εθνικού Συστήματος Υγείας μπορεί να ολοκληρωθεί σε χρονικό διάστημα τριών ετών».
Οι όποιες αλλαγές που επιβλήθηκαν στα χρόνια της κρίσης, όπως η δημιουργία το ΕΟΠΥΥ, αποδεικνύονται ανεπαρκείς για να διασφαλίσουν την εύρυθμη και βιώσιμη λειτουργίας του ΕΣΥ. «Για τον σκοπό αυτό απαιτείται ο επανασχεδιασμός του συστήματος σε νέες, ορθολογικές βάσεις, που να περιλαμβάνουν τα κρίσιμα ζητήματα της σύγχρονης οργάνωσης και αποτελεσματικής διοίκησης σε όλα τα επίπεδα με τη χρήση νέων τεχνολογιών, της επαρκούς χρηματοδότησης, της ενίσχυσης του ανθρώπινου δυναμικού, της νοσοκομειακής αναβάθμισης και της ολοκληρωμένης Πρωτοβάθμιας Φροντίδας Υγείας, στο πλαίσιο ενός νέου πρότυπου «δημοκρατικής» λειτουργίας, ελεγχόμενου από το κράτος «ανταγωνισμού» και συμπληρωματικών σχέσεων και συνεργειών του δημόσιου με τον ιδιωτικό τομέα υγείας», σημειώνεται στην Έκθεση. Οι συντάκτες της έκθεσης, επιστήμονες με μεγάλη εμπειρία στην πολιτική υγεία και σε θέματα λειτουργίας του ΕΣΥ, με συντονιστή το Γιάννη Τούντα, Καθηγητή Κοινωνικής και Προληπτικής Ιατρικής, υπογραμμίζουν πως απαιτείται ένα νέο συνολικό πρότυπο με ριζικές τομές σε όλες τις υφιστάμενες παθογένειες.

Όπως τονίζουν οι ερευνητές, οι διεθνείς τάσεις στην υγεία περιλαμβάνουν νέες, καινοτόμες δομές όπως κλινικές και χειρουργεία ημέρας, ξενώνες φιλοξενίας και φροντίδας για ασθενείς τελικού σταδίου, ειδικά κλινικά κέντρα για χρόνιες παθήσεις και καινούργιους νοσοκομειακούς θεσμούς, όπως το "Σύμπλεγμα Νοσοκομείων" (πολλά νοσοκομεία με ενιαίο νομικό καθεστώς και διοίκηση), το "Δίκτυο Νοσοκομείων" (συνεργαζόμενα νοσοκομεία με κοινό management), και τα "Ανοιχτά Νοσοκομεία", (με ευελιξία για εποχιακές και έκτακτες προσλήψεις προσωπικού και δυνατότητες συνεργασιών με τον ιδιωτικό τομέα). Το δικό μας σύστημα δεν είναι φιλικό σε τέτοιου είδους καινοτομίες. Υπάρχουν, όμως, μερικά βασικά πράγματα τα οποία μπορούν να γίνουν.
Κύρια προϋπόθεση για τη μεταρρύθμιση του νοσοκομειακού τομέα του ΕΣΥ είναι η μετατροπή των Υγειονομικών Περιφερειών (που πρέπει να είναι 13, όσες και οι διοικητικές περιφέρειες) σε Νομικά Πρόσωπα Δημοσίου Δικαίου. Αυτές, εξασφαλίζοντας το δημόσιο χαρακτήρα του ΕΣΥ, θα εποπτεύουν και θα συντονίζουν τα 125 δημόσια νοσοκομεία, τα οποία θα είναι θυγατρικές των Υγειονομικών Περιφερειών. Τα ίδια τα νοσοκομεία προτείνεται να λειτουργούν ως Νομικά Πρόσωπα Ιδιωτικού Δικαίου μη κερδοσκοπικού χαρακτήρα. Αυτή η μορφή αποτελεί μια πολύ πιο ευέλικτη και αποτελεσματική δομή, δοκιμασμένη στις υπόλοιπες ευρωπαϊκές χώρες αλλά και στα καλά παραδείγματα της δικής μας, όπως το νοσοκομείο "Παπαγεωργίου" ή το "Ωνάσειο". Ως ΝΠΙΔ, τα νοσοκομεία του ΕΣΥ θα είναι υποχρεωμένα να υιοθετήσουν σύγχρονες λογιστικές πρακτικές και σύγχρονη διοικητική οργάνωση, θα δημοσιεύουν ισολογισμούς και θα οφείλουν να παρακολουθούν την ποιότητα, την αποτελεσματικότητα και την αποδοτικότητα των υπηρεσιών τους. Παράλληλα, ο συντονισμός και ο έλεγχός τους από τις Υγειονομικές Περιφέρειες, που θα είναι ΝΠΔΔ, και η εξασφάλιση των εργασιακών δικαιωμάτων των εργαζομένων θα εξασφαλίζουν το δημόσιο χαρακτήρα του συστήματος.
Η χαρτογράφηση και η αξιολόγηση της αποτελεσματικότητάς τους είναι άλλο ένα σημαντικό στοιχείο που εισάγει η έρευνα. Ενδεικτικά, οι ερευνητές μελέτησαν 11 νοσοκομεία από την κεντρική και δυτική Μακεδονία (τα δύο μεγάλα της Θεσσαλονίκης και εννέα δευτεροβάθμια σε άλλες πόλεις) και χαρτογράφησαν τα προβλήματα και τα κενά. Όπως διαπίστωσαν, η πλειοψηφία των πολιτών επιλέγει να μεταβεί στα μεγάλα νοσοκομεία της Θεσσαλονίκης ("Παπαγεωργίου" και "Παπανικολάου"), ενώ τα περιφερειακά νοσοκομεία στις άλλες πόλεις εμφανίζουν πολύ χαμηλή αποδοτικότητα. Στις πιθανές λύσεις περιλαμβάνονται μεταξύ άλλων η συγκρότηση κάποιων από τους νέους θεσμούς των «ανοιχτών νοσοκομείων» ή ενός «συμπλέγματος νοσοκομείων». Ακόμα, στην έρευνα προτείνονται και άλλες αλλαγές στον ρόλο του υπουργείου Υγείας, στην οργάνωση και τη λειτουργία των Υγειονομικών Περιφερειών, λεπτομερέστερες αλλαγές στο θεσμικό καθεστώς, στην οργάνωση, στη διοίκηση και τη λειτουργία των νοσοκομείων, στην οργάνωση και λειτουργία της Πρωτοβάθμιας Φροντίδας Υγείας και στη σχέση του δημόσιου με τον ιδιωτικό τομέα υγείας.
Προτάσεις για το «νέο ΕΣΥ»

Για τη διοίκηση
Το υπουργείο Υγείας να διατηρεί επιτελικό και εποπτικό ρόλο στο ΕΣΥ.
Τη δημιουργία "Κέντρου Στρατηγικού Σχεδιασμού και Αξιολόγησης", ένα ΝΠΙΔ που θα παρακολουθεί και θα αξιολογεί τη λειτουργία του ΕΣΥ σε εθνικό και περιφερειακό επίπεδο και θα γνωμοδοτεί στο υπουργείο Υγείας
Την ανασυγκρότηση των Υγειονομικών Περιφερειών ως Νομικά Πρόσωπα Δημοσίου Δικαίου σε κάθε μία από τις 13 διοικητικές περιφέρειες.
Την ανάπτυξη σε κάθε Υγειονομική Περιφέρεια των θεσμών "Συμπλέγματα Νοσοκομείων", "Δίκτυα Νοσοκομείων" και "Ανοικτά Νοσοκομεία".
Τη μετατροπή των νοσοκομείων του ΕΣΥ σε Νομικά Πρόσωπα Ιδιωτικού Δικαίου μη κερδοσκοπικού χαρακτήρα, ως θυγατρικές εταιρείες των Υγειονομικών Περιφερειών.
Την ενίσχυση της διοίκησης των νοσοκομείων. Οργάνωση και λειτουργία τους σε επιχειρησιακή βάση με εκτεταμένη αυτονομία και ευθύνη.
Την πλήρη λογιστική και διοικητική μηχανοργάνωση των νοσοκομείων, λειτουργία νέου ηλεκτρονικού συστήματος προμηθειών.
Αξιοκρατική και τεχνοκρατική στελέχωση των διοικήσεων των νοσοκομείων.
Για την Πρωτοβάθμια Φροντίδα Υγείας
Διοίκηση "Δικτύων Πρωτοβάθμιας Φροντίδας Υγείας" από Διοικητικό Συμβούλιο.
Δημιουργία ιατρικής υπηρεσίας δημόσιας υγείας-κοινωνικής ιατρικής στο υπουργείο Υγείας.
Επέκταση του Ολοκληρωμένου Πληροφοριακού Συστήματος Μονάδων Υγείας για την προσφορά online υπηρεσιών στους πολίτες, για τη διαχείριση των δεδομένων του συστήματος (για θέματα όπως ο εντοπισμός απάτης ή ο σχεδιασμός προγραμμάτων προληπτικής ιατρικής, μεταξύ άλλων) και για την ανάπτυξη άλλων σύγχρονων εργαλείων.
Ελάχιστη ή και μηδενική συμμετοχή στο κόστος στην πρωτοβάθμια φροντίδα υγείας.
Μετάβαση από τον θεσμό του "οικογενειακού ιατρού" στην "ολοκληρωμένη οικογενειακή ιατρική", με ομάδες ειδικευμένων επαγγελματιών υγείας που εξυπηρετούν ορισμένο αριθμό οικογενειών.
Για τις δαπάνες
Μετατροπή του ΕΟΠΥΥ σε ενιαίο μοναδικό πληρωτή με αποκλειστική διαχείριση του συνόλου των εθνικών πόρων για τις δημόσιες δαπάνες υγείας.
Αναπροσαρμογή της συμμετοχής των ασφαλισμένων στο κόστος με βάση εισοδηματικά κριτήρια και κριτήρια ανάγκης για φροντίδα υγείας.
Εισαγωγή ασφαλιστικών τιμών αναφοράς ως ανώτατο όριο κάλυψης και τιμολόγηση χρησιμοποιώντας μια μέθοδο στη βάση σχετικών αξιών των συντελεστών (RBRVS)
Ειδική φορολογία σε επιβλαβή για τη δημόσια υγεία προϊόντα, τα έσοδα από την οποία θα αποδίδονται στον ΕΟΠΥΥ.
Για την αποτελεσματικότητα των μονάδων
Συγχωνεύσεις και αλλαγές χρήσης νοσοκομείων, ιδιαίτερα μικρών, πρώην νομαρχιακών μονάδων. Ανακατανομή των κλινικών και των εργαστηρίων με συγχωνεύσεις ή καταργήσεις και με ίδρυση νέων, με αλλαγή των υφιστάμενων οργανισμών και κανονισμών λειτουργίας.
Πιο ευέλικτες μορφές συνεργασίας των ιατρών με τα νοσοκομεία. Δυνατότητα ιδιωτών γιατρών να συμβάλλονται με συμβάσεις μερικής ή πλήρους απασχόλησης με νοσοκομεία του ΕΣΥ για έκτακτες ή εποχιακές ανάγκες.
Για το ανθρώπινο δυναμικό
Διαμόρφωση στρατηγικού προγραμματισμού για το ανθρώπινο δυναμικό στο υπουργείο Υγείας σε συνεργασία με το υπουργείο Παιδείας, με αναπροσαρμογή του αριθμού των εισακτέων σε Σχολές Επιστημών Υγείας.
Ενίσχυση και αναβάθμιση του νοσηλευτικού δυναμικού. Εκσυγχρονισμός του πλαισίου για τη χορήγηση ιατρικών ειδικοτήτων.
Ανάπτυξη προγραμμάτων διά βίου εκπαίδευσης για όλα τα στελέχη των μονάδων του ΕΣΥ.
ΘΕΜΕΛΙΩΝΟΝΤΑΣ ΤΗΝ ΠΦΥ ΣΤΗΝ ΕΛΛΑΔΑ
ΑπάντησηΔιαγραφήΓια να στηθεί ΠΦΥ στην Ελλάδα 5 παράγοντες πρέπει να συγχρονιστούν και να συναινέσουν .
1. Οι πολίτες
2. Η πολιτική ηγεσία
3. Οι Θεσμοί
4. Οι γιατροί των ΚΥ-ΠΙ-ΤοΜΥ
5. Οι ιδιώτες ιατροί
Κάθε ένας από τους παραπάνω παράγοντες έχει τους δικούς τους στόχους και επιδιώξεις. Συγκεκριμένα :
1. Οι πολίτες θέλουν να έχουν δικαίωμα επιλογής πρωτοβάθμιου ιατρού (στο εξής PCP) χωρίς να επιβαρυνθούν περαιτέρω από όσο επιβαρύνονται σήμερα. Κατουσίαν θέλουν να έχουν την δυνατότητα να επιλέξουν τον PCP με τον οποίο ήδη συνεργάζονται πληρώνοντας τα ίδια χρήματα που δίνουν σήμερα.
2. Η πολιτική ηγεσία θέλει ένα γρήγορο και οικονομικό στήσιμο ΠΦΥ. Γρήγορο για να το πουλήσει εντός του εκλογικού του κύκλου και οικονομικό για μην προβληματιστεί ιδιαίτερα με την εξεύρεση πόρων. Επουδενι δεν επιθυμεί οι PCP της χώρας να πληρώνονται ικανοποιητικά διότι αυτό θα δημιουργούσε κύμα φυγής από το ΕΣΥ (κυρίως παθολόγων και παιδιάτρων ) προς τον ιδιωτικό τομέα. Η κρατική υποχρηματοδότηση αποτελεί συνειδητή στρατηγική κυβερνητική επιλογή.
3. Οι Θεσμοί θέλουν την αντιστοίχιση των πολιτών με έναν PCP με κρατική χρηματοδότηση βάσει capitation έτσι ώστε να εναρμονιστεί το ελληνικό σύστημα με τα ευρωπαικά δεδομένα. Κι εδώ το κόστος θέλουν να είναι το μικρότερο δυνατό.
4. Οι γιατροί του ΕΣΥ επιθυμούν να διατηρήσουν την δημοσιουπαλληλική ιδιότητα τους ενώ οι ιατροί των ΤοΜΥ επιθυμούν να διατηρήσουν την δουλεία τους.
5. Οι ιδιώτες ιατροί επιθυμούν να διατηρήσουν την οικονομική και οργανωτική ανεξαρτησία τους .
Ο μόνος τρόπος για θεμελιωθεί σωστά η ΠΦΥ , είναι η υποχρεωτική αντιστοίχιση των πολιτών με έναν PCP με την χρήση e-Voucher.
Πρωτίστως το Υπουργείο Υγείας καθορίζει αρχικό budget με το οποίο θα υποστηρίξει τον θεσμό . Κατόπιν το κατανέμει το ποσό ανα πολίτη και εκδίδει εξαμηνιαία e-Vouchers . Προφανώς τα e-Voucher αυτά θα είναι φιλοδωρηματικού χαρακτήρα , δεν περιμένουμε κάτι διαφορετικό.
Κατόπιν ο ΠΙΣ δημιουργεί ηλεκτρονική πλατφόρμα PCP. Οπου όσοι ιατροί ενδιαφέρονται ανεβάζουν την άδεια λειτουργία του ιατρείου τους , την διεύθυνση επικοινωνίας καθώς και τον τιμοκατάλογο των υπηρεσιών που προσφέρουν. Ο ΠΙΣ κάνει cross check με τους κατά τόπους ΙΣ για την εγκυρότητα των στοιχείων. Να σημειωθεί πως ένας διόλου ευκαταφρόνητος αριθμός παθολόγων δεν θα συμμετέχει στο εγχείρημα διότι βιοπορίζονται με την χρήση των εξειδικεύσεών τους.
Κατόπιν δίνεται η δυνατότητα επιλογής PCP των πολιτών από τους μετέχοντες στην λίστα.
Κάθε εξάμηνο οι πολίτες καταθέτουν το e-Voucher μέσω TAXIS στον PCP τους .
Τόσο οι μονάδες του ΕΣΥ όσο και οι ιδιώτες ιατροί χρησιμοποιούν το ποσό του e-Voucher ως administration fee και όχι ως αντίτιμο ιατρικών υπηρεσιών. Ετσι οι μονάδες του ΕΣΥ διατηρούν την κρατική χρηματοδότηση τους, οι ιδιώτες την οργανωτική και οικονομική ανεξαρτησία τους , οι πολίτες έχουν ένα PCP αναφοράς δίχως να πληρώνουν περισσότερα από ότι πληρώνουν σήμερα, η πολιτική ηγεσία πανηγυρίζει πως θεμελίωσε την ΠΦΥ και οι θεσμοί ικανοποιούνται με την εναρμόνιση με τα ευρωπαικα δεδομένα.
Από εκεί και πέρα η αγορά και ο ανταγωνισμός θα ρίξει το κόστος των υπηρεσιών μακροπρόθεσμα , δημιουργώντας group practices μέσω consolidation . Η θεμελίωση ολοκληρώθηκε και το υπουργείο δύναται σε δεύτερο χρόνο να προχωρήσει στην υλοποίηση περαιτέρων μεταρρυθμίσεων στην ΠΦΥ.
Μύθος λοιπόν ο ιατρικός πληθωρισμός.
ΑπάντησηΔιαγραφήΗ εκθεση παραδέχεται πως τα νούμερα των ιατρών σε Ελλάδα και Πορτογαλία είναι μαγειρεμένα.
Ελπίζω να την διαβασουν και οι περισπούδαστοι καθηγητές των οικονομικών υγείας :P
https://books.google.gr/books?id=f4d7DwAAQBAJ&pg=PA178&fbclid=IwAR2TF1EZavsp7ZJTTBJB32WCYTWlr1k8hiik_podQ_DqZIs3aWJ4UhjT6vM#v=onepage&q&f=false